La disfunción sexual femenina (DSF) es un trastorno en el deseo sexual, la excitación, el orgasmo, y/o dolor en el sexo, que da distress o tiene impacto en la calidad de vida y las relaciones interpersonales (Walton y Thorton, 2003). En la clasificación de la DSF, el título 4 corresponde al dolor sexual e incluye dispareunia y vaginismo (Lightner, 2002).
La dispareunia es dolor genital asociado al coito. El vaginismo es un espasmo muscular que impide el coito, ambas, preferiblemente, deben llamarse alteraciones sexuales con dolor (Binik et al, 2002).
El dolor no forma parte del modelo sexual. La dispareunia no es solo un trastorno de dolor sino también una alteración específica de receptividad. Las mujeres consultan en ginecología por vulvovaginitis, metrorragias, hipermenorreas, amenorrea, miomas, quistes de ovario, etc, pero al final añaden: “y molestias con las relaciones sexuales, dolor, no puedo tenerlas “.
La prevalencia de dispareunia varía según la población estudiada, pero llega al 50 %, y aumenta con la edad (Dunn et al, 2002). Hay más riesgo en mujeres jóvenes que en mayores, porque copulan más, pero sorprendentemente pocas afectadas consultan, y el sufrimiento dura años.
En una aproximación clínica a la dispareunia, dolor en el coito, hay muchas causas (que se resumen en el anexo 1: factores biológicos y psicosociales: causas psicosexuales y causas socioculturales. De forma sencilla, clínicamente se puede pensar en causas de vulva y vagina (infecciones, vaginismo, sequedad vaginal), causas por el pene (desproporción pene-vagina, introito estrecho), y en causas con el pene en la vagina (miomas, prolapso uterino, infección pélvica, endometriosis, tumores ováricos, cicatrices de operaciones anteriores, etc.).
Y en cuanto al estado mental, a veces la paciente no está preparada, está tensa y no excitada, o presenta una actitud negativa frente al sexo. Si la mujer tiene distress en la relación sexual, los marcadores son (Bancroft et al, 2003): estado mental, salud física, nivel de educación y relación con su pareja.
En este trabajo, se presenta un estudio prospectivo de 5 años de duración (2011-2015), viendo los factores físicos y psicosociosexuales en mujeres que consultaron exclusivamente por dispareunia. Se aplicó un cuestionario por escrito diseñado por los autores (cuestionario de Castejón y López-Olmos) para el estudio de los factores psicosociosexuales, se excluyó el estudio de problemas mentales.
Método
Durante los 5 años, 2011-2015, se ha recogido todos los casos que consultaron exclusivamente por dispareunia, en la consulta de ginecología del autor en el Centro de Especialidades de Monteolivete, Valencia (España). En total 63 casos.
Se hace un estudio prospectivo, investigando las causas físicas, incluidas las infecciosas y las causas psicosociosexuales. Se excluyeron las causas psicológicas de patología mental. Para ello se hizo lo siguiente: previamente se propuso por escrito la realización del cuestionario de Castejón y López-Olmos (anexo 2) el cual la colaboradora J. Castejón llevó a su forma definitiva. Todas las pacientes dieron su consentimiento informado, ninguna se negó a su realización. Una vez cumplimentado y numerado, se guardaba en bolsa aparte, sin estudiarlo el investigador hasta el cierre del estudio.
Posteriormente, se hace la anamnesis ginecológica dirigida, mediante entrevista personal. Las preguntas que se repiten en la entrevista y el cuestionario, al final del estudio se procede a comparar las respuestas.
En el segundo tiempo, la paciente pasa a la sala de exploración, donde se hace la inspección visual de la vulva y la vagina (con espéculo normal). Se toma muestras para citología cervicovaginal y para cultivo microbiológico. Se excluyeron los casos con vulvovaginitis candidiásica clínica y de menopáusicas con atrofia vulvovaginal. Luego se procede a practicar una ecografía transvaginal con el ecógrafo Siemens Sonoline G20 que lleva un transductor con un cabezal de 3 x 2,5 mm equivalente al glande del pene.
Tras el estudio, a todas las pacientes se les explicaron los hallazgos obtenidos, y se indicó el tratamiento aconsejable. Además, se recomendó un buen lubricante para las relaciones sexuales.
En el estudio estadístico, los datos cuantitativos se expresan como rango, media y desviación estándar. Los datos cualitativos se expresan en porcentajes. La comparación de medias se realiza con la prueba t de Student. La comparación de porcentajes se hace con la prueba X² de Pearson. Se considera significativa una p < 0,05. También se compararon| los datos de la anamnesis y del cuestionario sobre el dolor.
Resultados
En la tabla I, presentamos los datos cuantitativos de: edad, paridad (como gestaciones, partos y abortos), edad a la menarquia, edad de la primera relación sexual de coito; IMC, índice de masa corporal, que es el cociente entre el peso en Kg y el cuadrado de la talla en m. IMC = P/ T².
Tabla 1
Datos cuantitativos
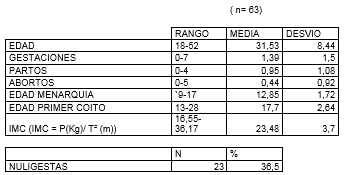
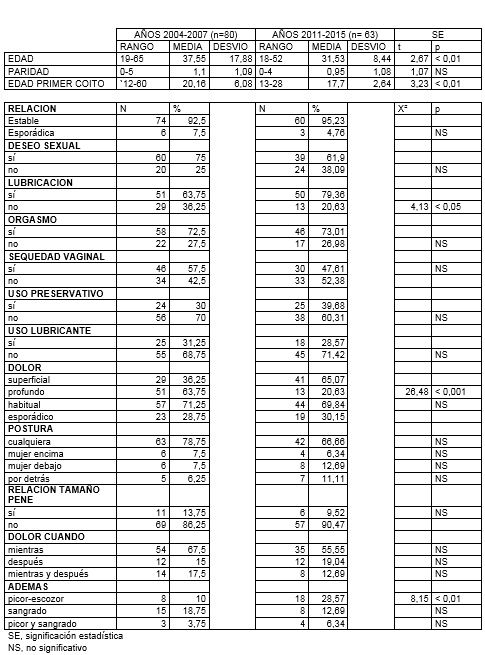
Sobre un total de 22.461 consultas en esos años, 2011-2015, tenemos 63 casos de dispareunia como consulta exclusiva, suponen el 0,28 %. La media de edad fue 31,53 años (entre 18 y 52). La paridad media fue 0,95 (entre 0 y 4). Hubo 23 casos de nuligestas (36,50 %). La media de edad a la menarquia fue 12,85 años (entre 9 y 17). La media de edad al primer coito fue 17,70 años (entre 13 y 28). El IMC medio fue 23,48, normal. Se incluyen 3 casos de menopáusicas, con media de 46 años a la menopausia (entre 42 y 50 años).
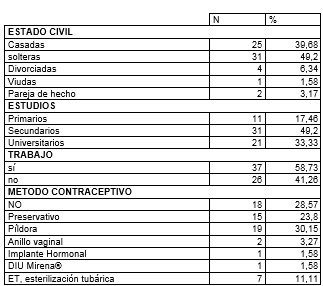
En la tabla II, presentamos los datos cualitativos de: estado civil, estudios, trabajo y métodos contraceptivos. El 49,20 % eran solteras. El 49,20 % tenían estudios secundarios y el 33,33 % estudios universitarios. No trabajaban el 41,26 %. Respecto al método contraceptivo: no utilizan ninguno, el 28,57 %. El más utilizado es la píldora contraceptiva en 30,15 %, seguido del preservativo en 23,80 %.
Tabla 2
Datos cualitativos
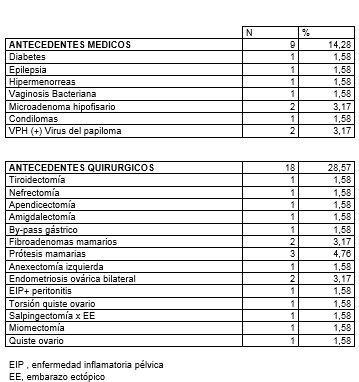
En la tabla III, presentamos los antecedentes médicos y quirúrgicos. Los médicos en 9 casos (14,28 %), destacando 2 casos de infección por VPH, virus del papiloma humano (3,17 %). Los quirúrgicos en 18 casos (28,57 %), destacando: prótesis mamarias en 3 casos (4,76 %), y endometriosis ovárica bilateral en 2 casos (3,17 %).
Tabla 3
Antecedentes médicos y quirúrgicos
En la tabla IV, presentamos los datos sexuales de: tipo de pareja, deseo, lubricación, orgasmo, sequedad vaginal y frecuencia coital. La pareja era estable en 95,23 %, y esporádica en 4,76 %. Presentaban no deseo sexual en 38,09 %, no lubricación en 20,63 %, anorgasmia en 26,98 % y sequedad vaginal en 47,61 %. La mayor frecuencia coital era a días alternos y una vez a la semana, respectivamente en 22,22 %.
Tabla 4
Datos de función sexual
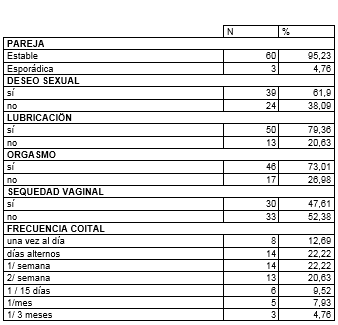
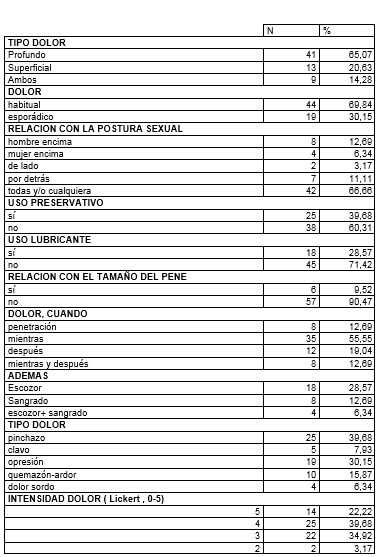
En la tabla V se aborda características del dolor y sus circunstancias. El dolor era profundo en 65,07 %, superficial en 20,63 %, y ambos en 14,28 %. El dolor era habitual en 69,84 %. En relación a la postura sexual, en 66,66 % era en todas o cualquiera de ellas, y luego en la postura del misionero (hombre encima). No usaban preservativo en 60,31 %. No usaban lubricante en 71,42 %. En relación con el tamaño del pene, no la había en 90,47 %. El dolor más acusado es mientras ocurre la cópula en 55,55 %. Además, señalaron escozor en 28,57 %, y sangrado en 12,69 %. El tipo de dolor: era como pinchazos en 39,68 %, o como opresión en 30,15 %. La intensidad del dolor, medida en una escala Likert de 0-5 puntos, fue en 39,68 %,4 puntos, y en 34,92 %, 3 puntos.
Tabla 5
Características del dolor
En la tabla VI, se indican los resultados de la citología cervicovaginal, del cultivo microbiológico y los hallazgos ecográficos.
Tabla 6
Hallazgos citología; cultivo y ecografía vaginal
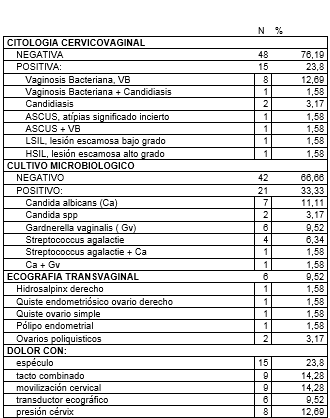
La citología fue negativa en 76,19 %. En 15 casos positivos (23,80 %), hubo 11 infecciones, por vaginosis bacteriana (9) y por candidiasis (2); y 4 casos de lesiones celulares cervicales: ASCUS (atipias de significado incierto), LSIL (lesión escamosa de bajo grado) y HSIL (lesión escamosa de alto grado).
El cultivo microbiológico fue negativo en 66,66 %. En 21 casos fue positivo (33,33 %), destacando 7 infecciones por Candida albicans (11,11 %) y 6 por Gardnerella vaginalis (9,52 %).
Los hallazgos ecográficos fueron 6 casos (9,52 %): un hidrosalpinx derecho, 2 quistes de ovario (uno endometriósico); un pólipo endometrial, y 2 casos de SOP, síndrome de los ovarios poliquísticos (que pueden no tener relación con la dispareunia).
Con el espéculo, hubo dolor en 23,80 %, al tacto combinado en 14,28 %, con la movilización del cérvix en 14,28 %, y con el transductor ecográfico hubo dolor en 9,52 %, y a la presión en cérvix en 12,69 %.
En la tabla VII, comparamos nuestros casos actuales con otra serie nuestra de 2004-2007 de 4 años y 80 casos (López-Olmos, 2008). Únicamente encontramos diferencias significativas: p< 0.05 en no lubricación, mayor entonces; en dolor profundo, p< 0,001, mayor entonces, y en picor-escozor tras el coito, p < 0,01, mayor ahora. También había diferencias significativas en la edad, p< 0,01, entonces 37,35 ±17,88, ahora 31,53 ± 8,44; y en la edad a la 1ª relación sexual coital, p< 0,01, mayor entonces, 20,16 ± 6,08 versus 17,70 ± 2,64, actual.
Tabla 7
Comparaciones series 2004-2007 y 2011-2015
En la tabla VIII, presentamos los datos del cuestionario de Castejón y López-Olmos, sobre 60 casos. Quedaron excluidos 3 casos que no lo completaron en su totalidad.
Tabla 8
Cuestionario Castejón y López-Olmos. Factores psicosociosexuales
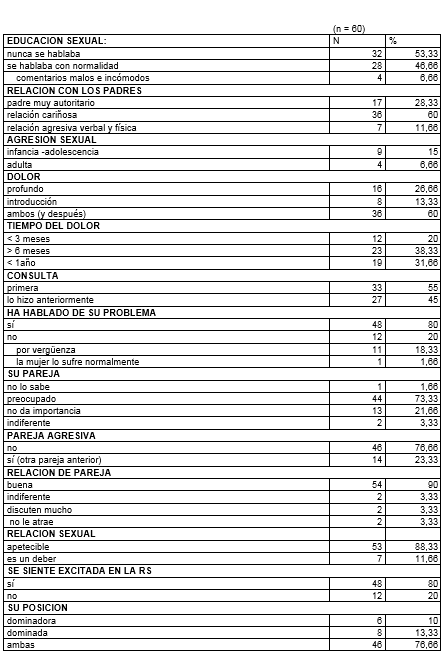
Destacamos:
Sobre la educación sexual en la infancia –adolescencia: nunca se hablaba en 53,33 %, pero se hablaba con normalidad 46,66 %. Aunque en 6,66 % se hacían comentarios malos e incómodos. En la relación con los padres: el padre era autoritario en 28,33 % (en 1 caso era la madre). La relación era cariñosa 60 %. Y agresiva verbal y físicamente en 11,66 %. Relataron agresiones sexuales en la infancia –adolescencia 9 casos (15 %), y en la edad adulta 4 casos (6,66 %).
El dolor era profundo en 28,66 %, a la introducción en 13,33 %, y ambos en 60 %. El tiempo de duración del dolor fue: < 3 meses en 20 %, > 6 meses en 38,33 %, y > 1 año en 31,66 % (en 1 caso durante 7 años).
En 55 % se trataba de su 1ª consulta por este motivo. Pero en 45 % ya había consultado anteriormente. En 80 % habían comentado su caso con alguien, lo habían hablado. En 20 %, no lo habían hablado: en 11 casos, por vergüenza (18,33 %), y en 1 caso (1,66 %) porque pensaban que la mujer lo sufre normalmente.
Respecto a la pareja: en 1 caso no lo sabía; se mostraba preocupado 73,33 %, indiferente 3,33 % y 21,66 % no le da importancia. Referían pareja agresiva 23,33 %, pero se refiere a otra pareja anterior, no a la actual.
La relación de pareja era buena en 90 %; indiferente, discuten mucho, o ya no le atrae, en 3,33 %, respectivamente.
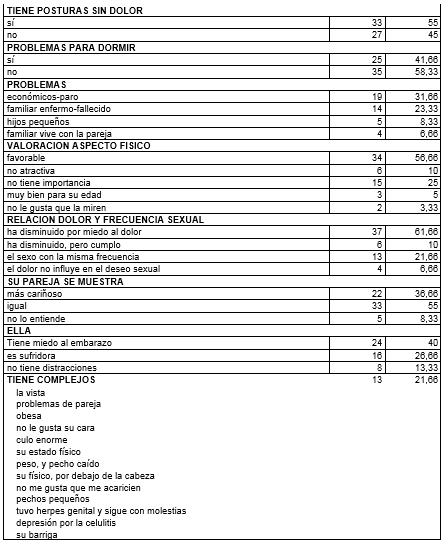
La relación sexual se considera un deber en 11,66 %, pero es apetecible en 88,33 %. En la relación sexual se siente excitada en 80 %, pero no excitada en 20 %. Las mujeres adoptan posiciones de dominadora y de dominada, respectivamente, en 76,66 %. No existen posturas sexuales sin dolor en 45 %.
Estas mujeres, en un 41,66 % tienen problemas para dormir, antesala de la depresión. Tienen otros problemas: económicos y desempleo 31,66 %; familiar enfermo o fallecido 23,33 %; por hijos pequeños 8,33 %, familiar que vive con la pareja 6,66 %.
La valoración de su aspecto físico fue favorable en 51,66 %, pero en 10 % no se consideran atractivas. Para el 25 %, no le da importancia. En l5 % se consideran muy bien para su edad, y un 3,33 % no le gusta que la miren.
Respecto a la influencia del dolor en la frecuencia sexual, en un 61,66 % ha disminuido la frecuencia por miedo al dolor; el 10 % ha disminuido pero cumple; en 21,66 % tienen sexo con la misma frecuencia, y en 6,66 % el dolor no influye en el deseo sexual.
La pareja se muestra igual en 55 %, más cariñoso en 36,66 %, pero no lo entiende el 8,33 %.
Se tiene miedo al embarazo en 40 %. Se considera sufridora en 26,66 %, y no tiene distracciones o aficiones (hobby) en 13,33 %. Tienen complejos en 21,66 %, sobre problemas físicos y sobre el problema de pareja.
Comparando lo que escribieron en el cuestionario y lo que dijeron en la entrevista, hay diferencias en el dolor profundo, 26,66 % versus 65,07 % (X²= 18,11, p< 0,001), y en ambos, dolor profundo y superficial, 60 % versus 14,28 % (X²= 27,66, p< 0,001). Esto se explica, porque en la entrevista personal, se puede preguntar más, aclarando puntos, y hay mayor concreción de los datos.
DISCUSIÓN
La dispareunia es el dolor con el coito, pene-vagina, dolor persistente durante o después del acto sexual, y que causa preocupación (Meana y Binik, 1994). La dispareunia es un problema de sexo relacional. La libido se ve afectada más por los sentimientos por la pareja que por las hormonas. Los sentimientos hacia la pareja y los problemas sexuales de la pareja afectan directamente a la función sexual (Dennerstein et al, 1999). El dolor está en el cuerpo, en la cabeza, y en la relación de la paciente con el otro. El dolor es síntoma de malestar (Colson, 2001). Hay sufrimiento: por miedos diversos, rechazo al otro, imposibilidad de aceptar el propio cuerpo, miedo a la sexualidad, culpabilidad por una relación extraconyugal, etc. El otro actor está ausente en la consulta. Se producen conflictos de poder (penetración brusca y sin preparación), y conflictos de pareja.
Como ya dijimos en nuestro trabajo anterior (López-Olmos, 2008), encontramos pocas causas físicas, orgánicas, de dispareunia, 15 %, y causa infecciosa vulvovaginal, en 46 %. En la serie actual, las cifras cambian, causa orgánica, 10 %, y causa infecciosa, 57 %, pero sin diferencias significativas.
El retrato robot de nuestra serie es: mujeres de 18-52 años, media 31 años; paridad media 0,95; media de 17 años al primer coito. Solteras en 49,20 %, con estudios universitarios en 33,33 %, y no trabajan en 41,26 %. No usan contracepción en 28,57 %, usan la píldora en 30,15 %. Tienen pareja estableen 95,23 %. Presentan disfunciones sexuales: no deseo sexual, en 38,09 %, no lubricación en 20,63 %, anorgasmia en 26,98 %, sequedad vaginal en 47,61 %. La mayor frecuencia coital es a días alternos en 22,22 %.
Tienen dolor profundo en 67,07 %, superficial en 20,63 %, y ambos en 14,28 %. El dolor es habitual en 69,84 %, en cualquier postura en 66,66 %, y la intensidad del dolor es 4 puntos de 5, en 39,68 %.
Ahora nos ocuparemos del análisis de los factores psicosociosexuales, basándonos en el cuestionario y en la entrevista.
Si se señala dolor con poner un tampón intravaginal, con el examen ginecológico, con la inserción de los dedos suyos o de su pareja en la vagina, o con el coito pene-vagina, las 5 preguntas identifican mejor la función sexual (Elran et al, 2014). Con respuestas positivas hay correlación con peor función sexual de ellas y de sus parejas: ellas, dispareunia y anorgasmia; ellos, disfunción eréctil y no deseo sexual.
Los factores biológicos y sociales no se pueden separar, el problema sexual está en la interacción de la pareja (Sutherland, 2012).
Hay precondiciones del dolor:
– Abuso sexual.
– Episodio traumático, en el primer coito mucho dolor.
– Se considera mala y sucia, por ser activa sexualmente.
– Sentimiento de obligación a la sexualidad, e ignorar sus propias necesidades.
– No preparada mentalmente.
La experiencia del dolor:
– Estoy atrapada en el dolor, y no me rescata, no apaga el fuego, lo causa.
– Ansiosa y vulnerable, pánico.
– Invadida, usada, se resiste al contacto.
– Culpa, vergüenza, miedo al rechazo, inadecuada, insegura.
– Soledad y aislamiento.
– El sexo es su papel de mujer y de esposa, se siente como prostituta.
– Evitar el sexo, u obligación por complacer al marido.
En nuestra serie, no había educación sexual en 53,33 %. Con un padre autoritario en 28,33 %, y agresivo verbal y físicamente en 11,66 %. Las agresiones sexuales en infancia-adolescencia se dieron en 15 %, y de adulta en 6,66 %. También refieren pareja agresiva anterior en 23,33 %. El abuso sexual y la violencia parecen estar institucionalizadas, a la vista de estas cifras. El abuso sexual es un trauma que predispone al dolor.
El dolor es una experiencia subjetiva, influyen las experiencias previas. Los factores psicológicos contribuyen al dolor crónico (Linton y Shaw, 2011). En la atención, hay vigilancia o distracción. En la cognición, la interpretación y creencias: el dolor catastrófico (pensar en el peor resultado), pensamientos negativos, expectación – esperanza, cognición. En la emoción y su regulación: miedo, ansiedad, depresión, distress, o emociones positivas. En la conducta: conducta de evitación, actividad limitada, o conductas de dolor.
La dispareunia es un problema sexual frecuente (Leeners et al, 2015). Con dispareunia, hay disminución de bienestar en la mujer, disminución de deseo, interés y excitación sexual, disminución de frecuencia sexual, e influye en la pareja, con disminución de satisfacción física, disminución de satisfacción emocional, y de felicidad.
En nuestra serie, la duración del dolor es > 1 año en 31,66 %. La pareja está preocupada en 73,33 %, pero en 21,66 % no le da importancia, y el 3,33 % es indiferente. Aunque la relación sexual sea buena en 90 %, en 11,66 % la consideran un deber. En 61,66 % ha disminuido la frecuencia coital por el dolor, pero en 21,66 % tienen sexo con la misma frecuencia, para complacer a la pareja.
En la dispareunia se da el modelo miedo-evitación (Thomten et al, 2014): pensamiento catastrófico –miedo – tensión muscular- hipervigilancia -disfunción, desuso y depresión. Disminuye la función sexual, la frecuencia coital, hay mal ajuste diádico, reducción del repertorio sexual, desarrollo de disfunción sexual (en la excitación, lubricación y orgasmo) y distress psicológico.
El dolor da no deseo y no lubricación, el dolor catastrófico (magnificar el problema y rumiarlo, con pensamientos negativos) lleva a evitación: falta de intimidad sexual o a otras alternativas, o a tener sexo igual: por su imagen de mujer, por necesidades de la pareja o por miedo a perder a la pareja. La vergüenza, culpa y distress dan disminución de la satisfacción, depresión. Hay hipervigilancia, desuso, incapacidad, hipertonicidad del suelo pélvico, y consideran a la pareja inadecuada (Thomten y Linton, 2013).
Los factores predictivos de la persistencia en el coito, con dispareunia y miedo-evitación (Brauer et al, 2014) son: la respuesta de la pareja y las creencias maladaptativas de la mujer a la penetración: dudas y presiones para el coito. Tienen menos autonomía sexual.
Las reacciones de la pareja (Pazmany et al, 2013) son: hostilidad, rabia, frustración, incluso depresión. Con dispareunia, la mujer tiene peor bienestar psicológico y sexual, pero su pareja tiene peor función eréctil, satisfacción coital y general. Pero también puede ser una pareja preocupada (en 73,33 % en nuestra serie) o más cariñosa (en 36,66 % en nuestra serie). La mujer tiene miedo a perder a su pareja, al considerarse inadecuada sexualmente.
La experiencia del dolor de la mujer es subjetiva, y su interpretación es más importante que el punto de vista de la pareja, pero sí que influencian la interacción y la hostilidad de la pareja (Lemieux , et al, 2013). Las parejas perciben la autoeficacia de la mujer (confianza en la persona), y el dolor catastrófico (exagerado y negativo).
Con dispareunia, son peores la imagen corporal y la autoimagen genital de la mujer (Pazmany et al, 2013). Cuando la imagen es negativa, inhibe la experiencia y la función sexual. Se siente menos deseable sexualmente y menos femenina. Con dispareunia evalúa sus genitales peor, por el dolor esta parte para ella no funciona normalmente. Tiene menos exploración y estimulación sexuales, y más ansiedad.
La autoimagen y los sentimientos y creencias sobre su cuerpo, sus genitales, se asocian a la sexualidad y al dolor. Influyen en la función sexual y en el distress (Pazmany et al, 2013). En nuestra serie, no se sienten atractivas en 10 %, y en 21,66 % tienen complejos por el físico.
El dolor está influenciado por factores cognitivos, afectivos y diádicos (Kao et al, 2012). Pero cuando llega la menopausia, los niveles hormonales no predicen la severidad del dolor.
Con dispareunia, hay menos lubricación natural. Los lubricantes alivian y aumenta la frecuencia de uso (Sutton, et al, 2012). Puede haber más experiencias y sexo más placentero. En nuestra serie no usaban lubricantes en 71,42 %. Nosotros los recomendamos.
Respecto a la exploración física y ecográfica, hay ansiedad y dolor en la exploración ginecológica, y es mayor con dispareunia. Para la mujer con dispareunia, la exploración ginecológica es física y emocionalmente más dificultosa (Boyer y Pukall, 2014). Tiene más ansiedad y miedo si el médico es un varón. Tiene vergüenza, vulnerabilidad y miedo: miedo al dolor, miedo al descubrimiento de patología, y por la conciencia de higiene personal.
En nuestra serie, hubo dolor en 23,80 % por la inserción del espéculo, dolor en 14,28 % al tacto combinado y en la movilización del cérvix, respectivamente; y con el transductor ecográfico en 9,52 %; cifras bajas, por el cuidado con que realiza la exploración el autor.
Sobre el estrés ocupacional y su relación con la dispareunia, un estudio en China (Sznadjer et al, 2014) señala que las trabajadoras de fábricas, con dispareunia, se asocian a tener periodos irregulares, a terminar exhaustas por el trabajo y con muchas horas extra.
En nuestra serie, otros factores a señalar son: problemas económicos y desempleo en 31,66 %, problemas familiares en 30 %; hijos pequeños en 8,33 %, y familiar que vive con la pareja en 6,66 %. Y la mujer tiene miedo al embarazo en 40 %, se considera sufridora en 26,66 %, y no tiene aficiones en 13,33 %.
Finalmente, unas consideraciones sobre el problema y sus posibilidades de tratamiento.
En un cuestionario a ginecólogos, sobre de qué hablan con sus pacientes respecto a las DSF (Kottmez et al, 2014), respondieron: el 40,4 % se entrenan en medicina sexual 1-2 días en su formación. El 7,9 % preguntan de rutina sobre sexualidad. El 28,2 % preguntan específicamente. El 85 % envían a colegas especialistas. La dispareunia es lo más frecuente en 77,1 % de respuestas, seguido de los problemas del orgasmo. El problema sexual es importante pero no preguntan de rutina; consideran por los cambios hormonales, y las transiciones psicosociales o el estrés no es importante para su trabajo.
Pero si el 30 % de mujeres dicen que tienen dispareunia en su último coito, resulta que es de lo más frecuente, y devastador a varios niveles (Goldstein, 2013). Las cifras del párrafo anterior demuestran que no se oye realmente a las pacientes. Hay que oír a las pacientes, el tiempo que sea necesario, tener la historia completa, sin nociones preconcebidas y sin prejuicios. El cerebro es el órgano sexual más importante, y la función sexual cambia con la edad y hay que acomodarse (Nishimoto y Start, 2015).
El manejo de la dispareunia: hay causa biológica, patológica u orgánica, y causa psicológica (referidas en anexo 1). Pero es más complejo, hay que tener una perspectiva biopsicosociosexual (Boyer et al, 2011). La terapia debe ser de factores orgánicos y psicopatológicos (Leeners et al, 2015) descartando problemas mentales (psicoticismo e ideación paranoide). Hay tratamientos médicos, quirúrgicos, rehabilitación del suelo pélvico, y psicológicos, según proceda en cada caso.
Hay que tratar a los dos de la pareja (Pazmany et al, 2014, Lemieux et al, 2013), y hacer una aproximación centrada en la paciente (Linton y Shaw, 2011): estilo de vida, demandas ocupacionales, soporte social, hábitos de salud, formas de actuar, y contexto. Hablar de la realidad, dar explicaciones biomédicas, promover la comunicación, crear experiencias sexuales placentearas (Brauer et al, 2014, Pazmany et al, 2014), alternativas sexuales juntos, exponerse al dolor para autocontrol, educación sexual, ejercicios del suelo pélvico, técnicas de relajación, dilatación vaginal, e incluso antidepresivos.
Referencias
Walton, B y Thorton , T. (2003). Female sexual dysfunction. Current Women’S Health Reports, 3 : 319-326.
Lightner , D.J. (2002). Female sexual dysfunction. Mayo Clinic Proceedings , 77 : 698-702.
Binik , Y.M ; Ressing , E ; Pukall , C ; Flory , N ; Payne , K.A y Khalife , S. (2002). The female sexual pain disorders : genital pain or sexual dysfunction ? Archives of Sexual Behavior, 31 : 425-429.
Dunn , K.M ; Jordan , K ; Croft , P.R y Assendelft , W.J.J (2002). Systematic review of sexual problems: epidemiology and methodology. Journal of Sex & Marital Therapy, 28 : 399-422.
Bancroft , J ; Loftus , J y Long , J.S (2003). Distress about sex : a national survey of women in heterosexual relationships. Archives of Sexual Behavior, 32 : 193-228.
Lopez-Olmos , J. (2008). Dispareunia : investigación de causa física y de causa infecciosa crónica ( estudio prospectivo de 4 años ). Clínica e Investigación en Ginecología y Obstetricia, 35 : 152-159.
Meana, M y Binik , Y.M.(1994). Painful coitus : a review of female dispareunia. The Journal of Nervous and Mental Disease , 182 : 264-272.
Dennerstein , L ; Lehert , P ; Burger , H y Dudley , E. (1999). Factors affecting sexual functioning of women in the mid-life years. Climacteric , 2 : 254-262.
Colson , M.H.(2001). Dyspareunies de la femme ménopausée( aspects psychologiques et sexologiques ). Gynecol Obstet fértil , 29 : 454-461.
Elran , E ; Bronner , G ; Uziel , N ; Eli , I ; Kitrey , N.D y Raviv , G.(2014). The impacto of vaginal penetration difficulties on the sexual functioning of women and their male partners.
Eur J Contracept Reprod Health Care , 19 : 352-358.
Sutherland , O.(2012). Qualitative analysis of heterosexual woman´s experience of sexual pain and discomfort. Journal of Sex & Marital Therapy, 38 : 223-244.
Linton , S.J y Shaw , W.S.(2011). Impact of psychological factors in the experience of pain. Physical Therap, 91 : 700-711.
Leeners , B ; Hengartner , M.P ; Adjacic-Gross , V , Rösler , W y Angst , J. (2015). Dyspareunia in the context of psychopathology , personality trait, and coping resources : results from a prospective longitudinal cohort study from age 30 to 50.
Arch Sex Behav , 44 : 1551-1560. Thomten , J ; Lundhal , R ; Stigenberg , K y Linton , S.(2014). Fear avoidance and pain catastrophizing among women with sexual pain Women´s Health , 10 : 571-581.
Thomten, J y Linton , S.J.(2013). A psychological view of sexual pain among women : applying the fear-avoidance model. Women´s Health , 9 : 251-263.
Brauer , M ; Lakeman , M ; Van Lunsen , R y Laan , E.(2014). Predictors of task-persistent and fear-avoiding behaviours in women with sexual pain disorders. The Journal of Sexual Medicine, 11 : 3051-3063.
Pazmany , E ; Bergeron , S ; Verhaeghe , J ; Van Oudenhove , L y Enzlin , P.(2014). Sexual communication, dyadic adjustement , and psychosexual well-being in premenopausal women with self-reported dyspareunia and their partners : a controlled study.
J Sex Med , 11 : 1786-1797. Lemieux , A ; Bergeron , S ; Steben, M y Lambert , B. ( 2013). Do romantic partners ´ responses to entry dyspareunia affect women´s experience of pain ?. The roles of catastrophizing and self-efficacy.
J Sex Med , 10 : 2274-2284. Pazmany , E ; Bergeron , S ; Van Oudenhove , L ; Verhaeghe, J y Enzlin , P. (2013). Body image and genital self-image in premenopausal women with dyspareunia. Archives of Sexual Behavior , 42 : 999-1010.
Pazmany , E ; Bergeron , S ; Van Oudenhove , L ; Verhaeghe, J y Enzlin , P ( 2013). Aspects of sexual self-schema in premenopausal women with dyspareunia : associations with pain , sexual function , and sexual distress. The Journal of Sexual Medicine, 10 : 2255-2264.
Kao, A ; Binik , Y.M ; Amsel , R ; Funard , D ; Leroux , N y Khalife , S. ( 2012). Biopsychosocial predictors of postmenopausal dyspareunia : the role of steroid hormones , vulvovagynal atrophy , cognitive-emotional factors , and dyadic adjustement. The Journal of Sexual Medicine, 8 : 2066-2076.
Sutton , K.S ; Boyer , S.C ; Goldfinger , C ; Ezer , P y Pukall , C.F. ( 2012). To lube or not to lube : experiences and perceptions of lubricant use in women with and without dyspareunia. The Journal of Sexual Medicine , 9 : 240-250.
Boyer , S.C y Pukall , C.F .( 2014). Pelvic examination experiences in women with and without chronic pain during intercourse. The Journal of Sexual Medicine, 11 : 3035-3050.
Sznadjer , K.K ; Harlow , S.D ; Burgard , S.A ; Wang , Y ; Han , C y Liu , J. ( 2014). Gynecologic pain related to occupational stress among female factory workers in Tianjin , China . International Journal of Occupational and Environmental Health, 20 : 33-45.
Kottmez , A ; Ruether-Wolf , K y Bitzer , J. (2014). Do gynecologists talk about sexual dysfunction with their patients? The Journal of Sexual Medicine, 11 : 2048-2054.
Goldstein , I. ( 2013). Listen to your sexual pain patients- really listen. The Journal of Sexual Medicine, 10 : 1191-1193.
Nishimoto , P y Start , U.( 2015). Supporting the couple with female dyspareunia. Clinical Journal of Oncology Nursing , 19 : 390-392.
Boyer , S.C ; Goldfinger , C ; Thibault-Gagnon, S y Pukall , C.F. ( 2011). Management of female sexual pain disorders. Advances in Psychosomatic Medicine, 31 : 83-104.
Citar:
Lopez-Olmos, J. (2017, 29 de octubre). Dispareunia: factores físicos y psicosociosexuales. (Investigación Prospectiva 2011-2015). Revista PsicologiaCientifica.com, 16(5). Disponible en: https://psicologiacientifica.com/dispareunia-factores-fisicos-psicosociosexuales